STDs im Überblick
Gesundheit wird häufig auf körperliche Aspekte reduziert und vornehmlich mit einzelnen Erkrankungen in Verbindung gebracht. In Wahrheit umfasst „Gesundheit“ natürlich ein riesiges Spektrum an Themen und betrifft alle Lebensbereiche auf allen Ebenen. Die Weltgesundheitsbehörde WHO fasst es passend in einem Satz zusammen und definiert Gesundheit als „einen Zustand körperlichen, geistigen und sozialen Wohlbefindens und nicht allein als das Fehlen von Krankheit und Gebrechen.“
Ein Bereich, bei dem das Zusammenspiel dieser Faktoren besonders deutlich wird, ist die sexuelle Gesundheit. Es liegt ganz klar auf der Hand, dass sexuelles Wohlbefinden und sexuelle Lebensqualität nicht nur physische Aspekte haben, sondern gerade die psychosozialen und gesellschaftlichen Faktoren eine riesige Rolle spielen.
Die biomedizinische Kolumne der Lambda Nachrichten greift aber natürlich ersteres auf und befasst sich wie so oft, mit den allerkleinsten Dingen – den Mikroorganismen.
Grundsätzlich gehört eine ganze Reihe an Bakterien, Viren oder Pilzen schlichtweg zum Menschen dazu und ist unverzichtbar. Von der tatsächlichen Anzahl einzelner Zellen her, gibt es sogar Berechnungen, dass wir eventuell nur zu 10% aus menschlichen Zellen bestehen …
Bei Körperkontakt, und dementsprechend auch beim Sex, kommt man automatisch mit den Mikroorganismen von Partner*innen in Kontakt, das ist grundsätzlich OK. Eine „sterile Sexualität“ in dem Sinne gibt es nicht. Allerdings gibt es auch ein paar Mikroorganismen, die sexuell übertragen werden und die gesundheitlichen Auswirkungen haben können.
Bei diesen sogenannten STDs gilt vor allem: „informieren – schützen – testen – therapieren“
STDs – Allgemein
Die Abkürzung STD steht für „sexually transmitted disease“. Häufig wird auch die Abkürzung STI für „sexually transmitted infection“ verwendet. Beide Begriffe sind richtig und umfassen unterschiedlichste Infektionserkrankungen, deren Erreger auf sexuellem Wege übertragen werden können: es kann sich um Bakterien und Viren, aber auch Pilze oder Parasiten handeln.
Viele STDs führen zu ähnlichen Krankheitssymptomen. Typische Symptome sind z.B. Juckreiz, Hautveränderungen (kleine offene Wunden, Blasen, Knötchen), Ausfluss, Brennen beim Urinieren, Schmerzen im Unterbauch oder geschwollene Lymphknoten. Je nach Infektion können auch andere Symptome, wie z.B. Hautausschläge oder Gelbsucht, auftreten. Bei allen Beschwerden dieser Art sollten unbedingt Ärzt*innen kontaktiert bzw. aufgesucht werden.
Leider haben die STDs ebenfalls gemeinsam, dass in vielen Fällen keine Symptome auftreten und sie unbemerkt bleiben. Es ist also ratsam, selber das Risiko etwas einzuschätzen und sich auch mal rein auf Verdacht testen zu lassen, selbst ohne Symptome.
Nur eine ärztliche Kontrolle kann hier Sicherheit bieten, bzw. im Fall einer Infektion eine Behandlung ermöglichen. Das ist wichtig, da unbehandelt einerseits manche STDs zu schweren gesundheitlichen Problemen führen können und andererseits natürlich das Risiko besteht, die Erreger an Sexualpartner*innen weiter zu geben.
Allgemein kann man sexuell aktiven Menschen empfehlen, einmal pro Jahr ein Screening auf STDs durchführen zu lassen, bzw. zumindest bei Start einer neuen Beziehung. Für viele Menschen kann ein Abklären auf STDs auch häufiger sinnvoll sein, das ist am besten individuell mit Ärzt*innen oder Berater*innen zu besprechen. Logischerweise spielt hier die entscheidende Rolle, dass ein offenes und ehrliches Gespräch möglich ist.
Wegen der gleichen bzw. ähnlichen Übertragungswege treten STDs oft gemeinsam auf. Zusätzlich kann eine STD andere Infektionen begünstigen. Etwa dann, wenn es zu offenen Hautstellen kommt, die einerseits Erreger freisetzen, andererseits die Aufnahme von Erregern erleichtern. Wenn der Verdacht auf eine STD vorliegt, ist es oft geschickt, andere potentielle Infektionen einfach gleich mit zu testen.
STDs sind häufig und im Laufe der Zeit sind alle sexuell aktiven Menschen mit der einen oder anderen STD konfrontiert. Nach WHO kommt es weltweit zu über 1 Millionen Übertragungen – pro Tag! Allein Chlamydien, Syphilis- und Tripper-Bakterien machen an die 220 Millionen Infektionen pro Jahr aus. Insgesamt gibt es an die 30 Erreger, die momentan zu den STDs gezählt werden; die häufigsten werden hier kurz zusammengefasst.
Gonorrhö / Tripper
Eine Gonorrhö wird durch Bakterien namens Neisseria gonorrhoeae hervorgerufen. Im deutschen Sprachgebrauch hat sich allerdings mehr der Name Tripper etabliert. Die Bezeichnung ist an das englische Wort „dripping“ (tröpfeln) angelehnt und beschreibt eines der Hauptsymptome, nämlich einen eitrigen Ausfluss. Ein anderes typisches Symptom ist ein Brennen bei Urinieren, oft verläuft die Gonorrhö aber ohne klare Symptome. Auch ein Rachentripper z.B. macht sich nicht immer durch Halsschmerzen bemerkbar. Gonorrhö ist sehr ansteckend und wird durch Vaginal-, Anal- und Oralverkehr, durch Schleimhautkontakt, über Hände oder z.B. Sexspielzeug übertragen. Ein 100%-er Schutz ist also fast nicht möglich. Kondome (auch für Spielzeug) senken das Infektionsrisiko aber erheblich.
Unbehandelt kann ein Tripper unter anderem zu Entzündungen von Prostata oder Gebärmutterhals und in weiterer Folge z.B. zu Unfruchtbarkeit führen. Insbesondere bei Schwangeren ist eine Gonorrhö problematisch, da es bei der Geburt zur Infektion des Kindes kommen kann.
Grundsätzlich ist ein Tripper mit Antibiotika heilbar. Durch den breiten Einsatz von Antibiotika gibt es aber bereits einige Resistenzen, die Therapie-Leitlinien müssen daher auf für diese Infektion immer wieder überprüft und aktualisiert werden.
Wichtig ist, Sexualpartner*innen ebenfalls testen und behandeln zu lassen, um gegenseitige Reinfektionen zu vermeiden. Denn weder die Therapie, noch eine durchlebte Gonorrhö bilden einen Schutz aus und erneute Infektionen sind jederzeit möglich.
Lues / Syphilis
Die Lues (meist Syphilis genannt) wird von der Bakterie Treponema pallidum verursacht. Übertragen werden die Bakterien durch Vaginal-, Anal- oder Oralverkehr, aber auch über Kontakt mit infektiösen Sekreten oder kleinen nässenden Hautveränderungen, welche durch die Infektion entstehen. Eine Syphilis ist daher sehr leicht übertragbar, doch man kann das Infektionsrisiko mit Schutzmaßnahmen gut reduzieren. Dazu gehören die Vermeidung von Kontakt zu offenen Hautstellen und die Verwendung Kondomen. Auch Sexspielzeuge (außer mit frischem Kondom oder nach Reinigung) oder z.B. Gleitgel-Tiegel sollten nicht gemeinsam von mehreren Personen verwendet werden.
Unbehandelt verläuft die Erkrankung in mehreren Stadien. In der Primärphase kommt es zu schmerzlosen kleinen Geschwüren und einer Anschwellung der benachbarten Lymphknoten. Die Symptome klingen von alleine wieder ab, wodurch die Infektion oft unbemerkt bleibt. Nach einer längeren symptomfreien Zeit (einige Monate) folgt die sogenannte Sekundärphase. Hier sind Hautausschläge z.B. auf Handflächen oder Fußsohlen ein mögliches Symptom. In der Spätphase (nach Jahren) werden Organe und Nervensystem befallen und irreversiblen Schäden entstehen.
Die Behandlung ist daher essentiell. Meistens ist die Antibiotika-Gabe 1-malig, wenn die Syphilis schon länger besteht, kann eine längere Therapie notwendig sein.
Weder die Therapie, noch eine durchlebte Infektion ergeben eine Immunität und nach der Heilung kann es jederzeit zu einer Reinfektion kommen. Auch bei der Syphilis ist es daher wichtig, Sexualpartner*innen ebenso testen und behandeln zu lassen.
Chlamydien / LGV
Chlamydia trachomatis sind Bakterien, die ebenfalls über Oral-, Vaginal- oder Analverkehr bzw. generell über Schleimhautkontakt übertragen werden. Zur Minimierung des Infektionsrisikos gehören klassisch das Kondom sowie das Vermeiden der gemeinsamen Verwendung von Sexspielzeug.
Typische Symptome sind Ausfluss, Brennen beim Urinieren oder Juckreiz. In den meisten Fällen verläuft eine Infektion ohne Symptome. Bleiben Chlamydien unbemerkt und unbehandelt, können sie langfristig z.B. zu Unfruchtbarkeit führen.
Eine schwerere Verlaufsform, die in den letzten Jahren häufiger (vor allem bei MSM) auftritt, ist das sogenannte Lymphogranuloma venereum (LGV). Dies wird nur durch bestimmte Chlamydien-Typen hervorgerufen und führt zu teils schmerzhaften Entzündungen des Rektums oder Vaginalschleimhaut.
Chlamydien sind mit Antibiotika sehr gut ausheilbar. Sollte es sich um LGV handeln, bzw. Verdacht auf LGV bestehen, wird die Antibiotikaeinnahme verlängert.
Auch nach erfolgreicher Therapie ist eine erneute Infektion ist jederzeit möglich. Testung und Behandlung von Sexualpartner*innen ist daher unbedingt ratsam.
Hepatitis A / B / C
Hepatitis ist allgemein eine Leberentzündung und kann verschiedene Ursachen haben, am häufigsten sind es Infektionen mit Hepatitis-Viren. Die Symptome einer akuten Hepatitis können sich z.B. in Müdigkeit, Hautausschlag oder auch Gelbsucht (Ikterus) äußern. Ganz häufig sind keine Symptome spürbar. Zum Teil kann der Körper Infektionen mit Hepatitis-Viren selber ausheilen. Geschieht dies nicht innerhalb weniger Wochen nach der Infektion, spricht man von einer chronischen Hepatitis. Bleibt diese dann unbehandelt, kann sie über viele Jahre hinweg zu Leberschäden und unter Umständen zu Leberkrebs führen. Diagnose und Behandlung einer Hepatitis ist darum wirklich wichtig.
Hepatitis A Viren werden mit dem Kot ausgeschieden und als Schmierinfektion oder über verschmutztes Wasser und Lebensmittel übertragen. Eine Hepatitis A gehört daher eigentlich nicht zu den klassischen STDs. Allerdings kann es beim oral-fäkal-Kontakt durchaus zu Übertragung im sexuellen Kontext kommen, etwa beim rimming oder abwechselnden Anal- und Oralverkehr. Eine Hepatitis A verläuft zwar fast immer symptomatisch, heilt dafür selbständig wieder aus und im Regelfall gibt es keine nachhaltigen Komplikationen. Eine bereits durchlebte Hepatitis A führt zu einer lebenslangen Immunität, eine Reinfektion ist somit nicht möglich. Der beste Schutz vor einer Hepatitis A ist die Impfung.
Hepatitis B Viren werden über Sex und Blutkontakt übertragen. Die Viren sind sehr infektiös, wodurch bereits kleinste, nicht sichtbare Blutmengen zur Infektion reichen. In einem Großteil der Fälle treten bei einer akuten Hepatitis B keine Symptome auf und sie bleibt unbemerkt. Etwa 90% der erfolgten Infektionen heilen selbständig wieder aus und es entsteht eine lebenslange Immunität. Die chronische Hepatitis B hingegen bleibt bestehen und kann nicht geheilt werden. Medikamente hemmen aber effektiv die Vermehrung der Viren und vermeiden damit Schäden. Einen Schutz bieten z.B. Kondome und das Vermeiden von gemeinsamem Gebrauch von Gegenständen, die Blutkontakt haben könnten, also z.B. auch Rasierer oder Zahnbürsten. Der wirksamste, einfachste und beste Schutz vor einer Hepatitis B ist jedoch die Impfung, die grundsätzlich wirklich zu empfehlen ist.
Hepatitis C Viren werden ausschließlich über Blut übertragen, wodurch die meisten Infektionen über geteilte Utensilien beim Drogengebrauch erfolgen. Dies gilt übrigens nicht nur für intravenösen Konsum, sondern auch für Sniff Röhrchen. Trotzdem gibt es Übertragungen beim Sex, sofern es zu Blutkontakt kommt, was etwa beim Fisten bzw. bei längeren härteren Sessions nicht selten ist.
Leider kann der Körper die Infektion nur bei ca. 30% der Fälle selber ausheilen und die Mehrheit der Infektionen geht in die chronische Phase über. Eine Hepatitis C kann heutzutage fast immer komplett geheilt werden und dank der sehr guten Therapien ist dies sogar in wenigen Wochen möglich.
Eine Schutzimpfung gegen Hepatitis C gibt es schlichtweg nicht und weder eine selbst ausgeheilte, noch eine medikamentös geheilte Infektion, bilden eine Immunität aus. Bedeutet: Reinfektionen sind jederzeit möglich. Schutzmaßnahmen sind daher essentiell und beinhalten Safer Use Regeln (kein gemeinsames Verwenden von Utensilien zum Substanzkonsum, egal welche Substanz wie konsumiert wird) und Safer Sex Regeln inklusive ausreichend Gleitmittel, insbesondere bei risikoreichen Sexualpraktiken und häufig wechselnden Sexualpartner*innen.
HIV / Humanes Immundefizienz Virus
HIV ist ein Retrovirus, welches nur über infektiöse Körperflüssigkeiten übertragen wird, dazu gehören Blut, Sperma, Vaginalsekret und Muttermilch. In allen anderen Körperflüssigkeiten (z.B. Speichel, Urin, Schweiß) sind nicht genug Viren enthalten, um eine Infektion zu ermöglichen. Daher kann HIV bei sämtlichen Alltagskontakten nicht übertragen werden, sondern ausschließlich bei ungeschütztem Sex, durch direkten Blutkontakt oder unter Umständen beim Stillen des Kindes. Unbehandelt schwächt die Infektion über die Zeit das Immunsystem und es kommt zum Ausbruch von AIDS. Heutzutage stehen jedoch hocheffiziente Medikamente zur Verfügung, die die Virusvermehrung unterdrücken. Liegt die Virusmenge unter der sogenannten Nachweisgrenze, werden nicht nur gesundheitliche Auswirkungen der Infektion verhindert. Die Virusmenge ist dann so niedrig, dass HIV auch beim Sex nicht übertragen werden kann. Dieser Effekt wird mit dem Slogan „U=U“ für „undetectable = untransmittable“ zusammengefasst. Um diese Vorteile der Therapie auch nutzen zu können, ist es natürlich notwendig, den eigenen HIV-Status zu kennen. Wenn der HIV- bzw. der Therapie-Status von Sexualpartner*innen nicht bekannt oder unsicher ist, schützen einerseits die bekannten Safer Sex Maßnahmen, inklusive PrEP und andererseits zum Vermeiden von Blutkontakt die Safer Use Regeln. Trotz phantastischer Erfolge im Bereich der Therapie gibt es nach wie vor weder eine Heilung, noch eine Impfung.
HPV / Humane Papillomviren
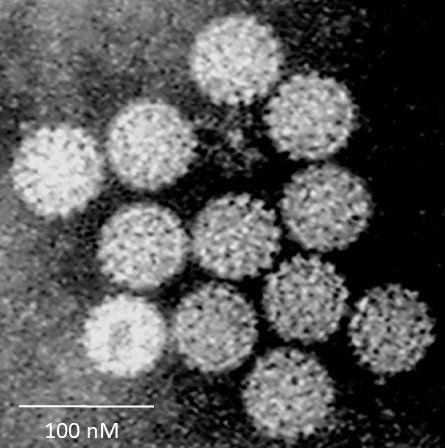
Die Humanen Papillomviren (HPV) sind mit ihren über 120 unterschiedlichen Virustypen einer der am häufigsten übertragenen STDs. Man geht davon aus, dass sich fast jeder sexuell aktive Mensch im Laufe des Lebens mit HPV infiziert. Kondome schützen zwar, jedoch wegen der leichten Übertragbarkeit nur bedingt. Die meisten Infektionen verlaufen symptomfrei und führen zu keinen Komplikationen, es handelt sich um sogenannte „low-risk“-Virustypen. Einige Virustypen hingegen führen zur Entstehung von kleinen Warzen (Feigwarzen, Kondylome) im Anogenitalbereich und in manchen Fällen („high-risk“ Virustypen) kann sich ein Anal- oder Gebärmutterhalskrebs entwickeln. Die Behandlung erfolgt z.B. durch lokal aufgetragene Gels oder bei Bedarf durch chirurgische Entfernung. Eine Impfung gegen mehrere der „high-risk“-Typen ist seit mehreren Jahren erhältlich. Sie ist logischerweise in der Zeit vor den ersten Sexualkontakten besonders zielführend und daher in Impfplänen meist für Kinder im Alter von ca. 10 Jahren enthalten. Eine spätere Impfung als Erwachsener ist trotzdem oft sinnvoll.
HSV / Herpes Simplex Virus
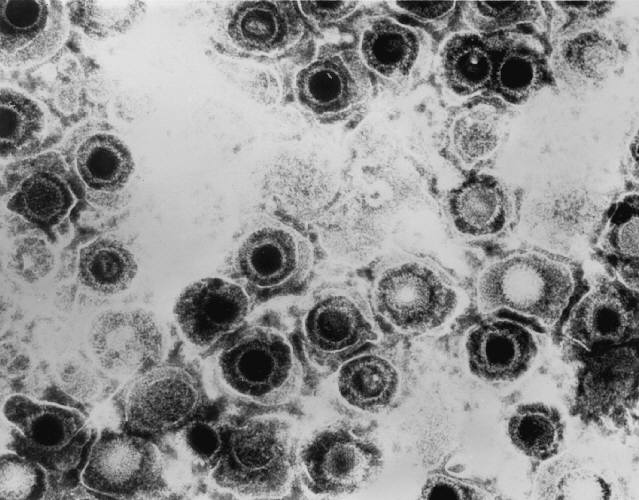
Herpes Simplex Viren (HSV) sind weltweit verbreitet und die Mehrheit aller Menschen ist mit HSV-1 oder HSV-2 infiziert. Ganz typische Symptom einer Herpes-Infektion sind juckende und nässende Bläschen, die sich an Lippen, Nase oder im Genitalbereich bilden. Übertragen werden die Viren vor allem über die hochinfektiöse Bläschenflüssigkeit, d.h. schon einfacher Körperkontakt kann ausreichen. Allerdings scheiden auch symptomfreie Personen Herpes-Viren aus und es kann ebenfalls zu einer Übertragung kommen. Die Verwendung von Kondomen und das Vermeiden von Kontakt zu den Bläschen bieten zumindest einen gewissen Schutz. Eine Infektion ist nicht heilbar und die Herpesbläschen können immer wieder auftreten. Bislang ist es nicht gelungen, einen Impfstoff zu entwickeln, es gibt aber antivirale Substanzen, mit denen man gut behandeln kann. λ

